'Wakkere chirurgie' is al jaren goed ingeburgerd bij de dienst Neurochirurgie van het OLV Ziekenhuis. Eind deze zomer maakte de dienst daarbij voor het eerst gebruik van real-time ultrasoundbeeldbegeleiding.

Wakkere chirurgie bij resectie van hersentumor
De dienst neurochirurgie van het Onze-Lieve-Vrouw Ziekenhuis te Aalst heeft ruim 10 jaar ervaring met wakkere hersentumor. Voor een dergelijke wakkere neurochirurgie wordt patiënt voorbereid door onze neurologische logopediste, zodat ze tijdens de ingreep rustig wakker gemaakt kunnen worden. Een dergelijke wakkere operatie wordt steeds vaker uitgevoerd bij hersentumoren die zich in een eloquent hersengebied bevinden. Onze hersenen zijn het commandocentrum van ons lichaam. Zij sturen alle lichaamsfuncties aan. Het is dus belangrijk om bij hersenoperaties zeer voorzichtig te werk te gaan, zodat er geen belangrijke zones geraakt worden (denk maar aan de spraakcentra, of de motorische centra die arm-, been- en aangezichtsbewegingen uitvoeren). Wanneer een gezwel zich in de buurt van deze zones bevindt, zal de neurochirurg in samenspraak met de patiënt opteren voor een wakkere ingreep, waarbij de patiënt tijdens de operatie wakker gemaakt om aanwijzingen te geven. Tijdens de operatie zelf laat de neurologopedist onze patiënt verschillende taken uitvoeren. Onder continue elektrische monitoring van de hersenen kunnen we aldus gevaarlijke zones identificeren en intact laten tijdens de operatie. Het belangrijkste voordeel is dat men tijdens de operatie een onmiddellijke controle heeft over de gevaarlijke hersengebieden. Zo blijft het risico op blijvend letsel tot een minimum beperkt. Hoe uitgebreider de resectie van de tumor, hoe meer maligne weefsel kan worden weggehaald en hoe kleiner het risico op permanente uitval en recidief.
Dokter Lesage (rechts op de foto): “In principe streven wij naar een totale tot zelfs supratotale resectie - van bijvoorbeeld 110% - op basis van de functionele grenzen, al is dat niet altijd haalbaar. We bedoelen hiermee dat we eigenlijk ook omgevend “normaal” hersenweefsel kunnen verwijderen in de zone van uitlopers van het tumorale letsel. Bij laag- of hooggradige hersentumoren is het van belang dat we zeker ten minste 80% van de tumor verwijderen”.
Precisiewerk met intra-operatieve beeldvorming als GPS
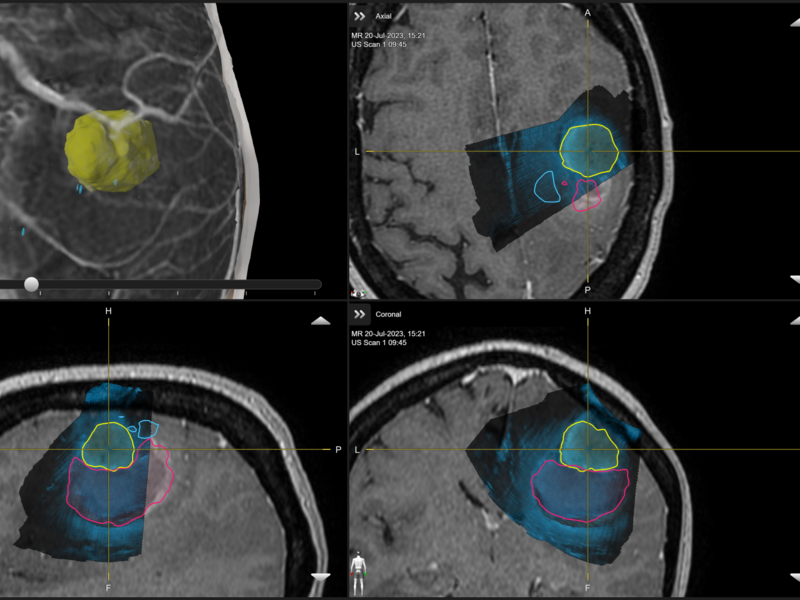
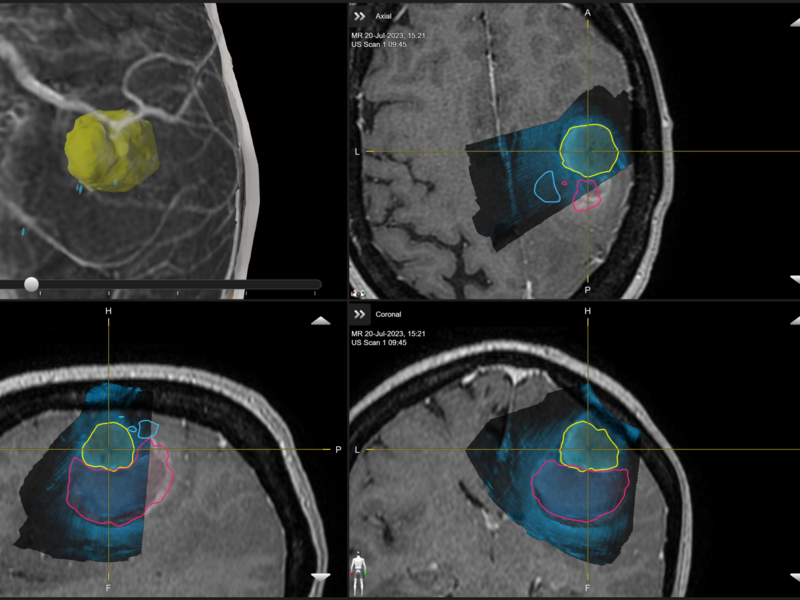
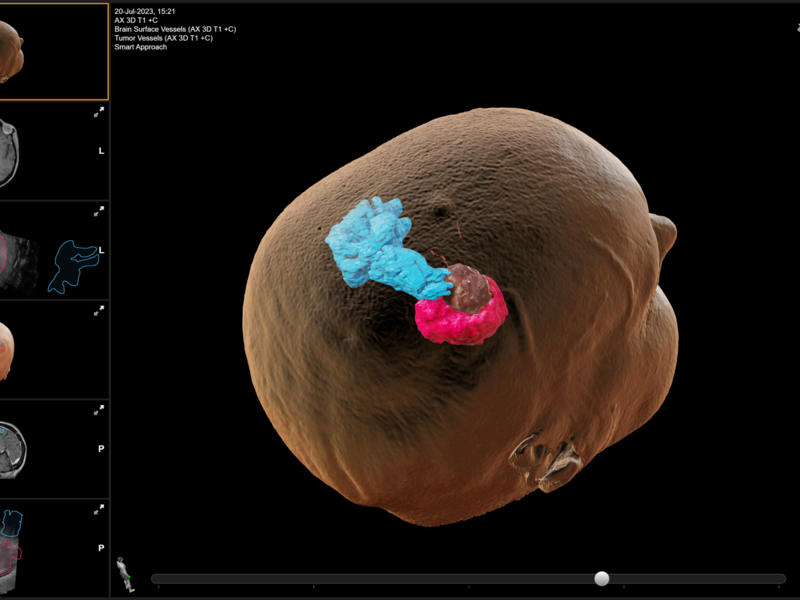
Dokter Lesage: “Het is belangrijk om bij hersenoperaties zeer voorzichtig te werk te gaan, opdat er geen belangrijke zones zoals de taal-, spraak- of motorische centra geraakt worden. We maken daarbij gebruik van neuronavigatie tijdens de ingreep. Tot voor kort gebeurde dat via MR-beeldvorming. Daarbij worden de MR-beelden van het hoofd van de patiënt tijdens de ingreep gebruikt als GPS, zodat de plaats van de tumor en de toegangsweg tot op de millimeter nauwkeurig bepaald kunnen worden.”
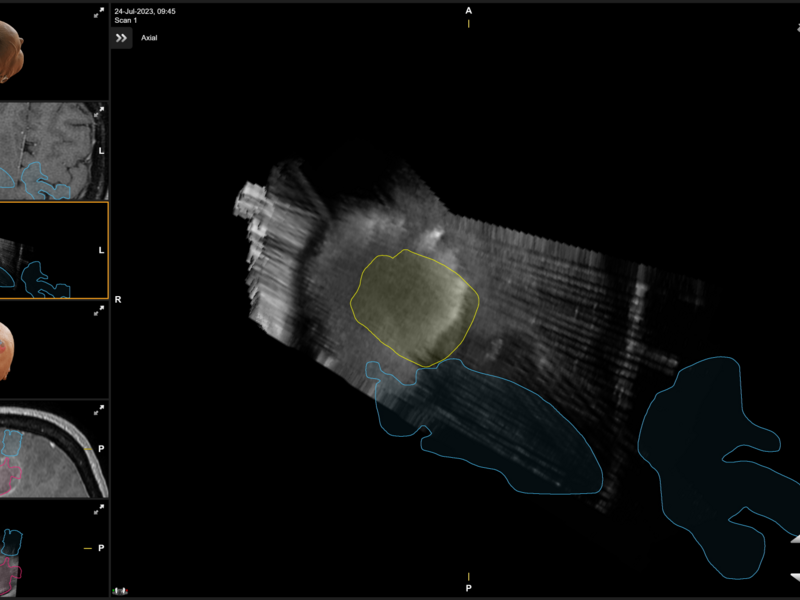
Van MRI naar Ultrasound – geen onderbrekingen van de procedure meer
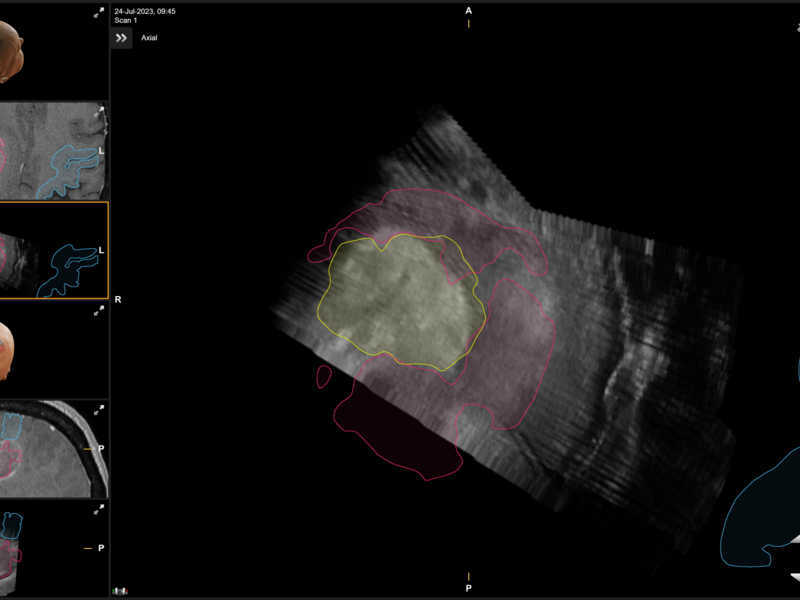
Dokter Lesage: “Zoals al gezegd, gebeurde dat tot voor kort aan de hand van MR- of CT-beelden. Daarvoor diende de chirurgische procedure een aantal keer even te worden onderbroken zodat we die MR- of CT-foto’s konden maken. Het grote probleem om te “navigeren” op deze beelden, is dat er tijdens de ingreep een “shift” van de hersenen optreedt. Een dergelijke shift is letterlijk het verschuiven van de hersenen omwille van het feit tumoraal weefsel wordt weggenomen. Hierdoor krijgt men dus tijdens de operatie een vertekend en onjuist beeld van de hersenen. Peroperatieve echografie werd hiervoor ook reeds gebruikt.
Met het toestel van BK Medical met aangepaste software, gebeurt dat nu bijkomend aan de hand van ultrasound-beeldvorming. Hierbij kunnen er in real time meerdere beelden gemaakt worden zonder dat de procedure telkens even moet onderbroken worden en kan via de nieuwe software de ‘brain shift’ gecounterd worden. Het probleem van de hersenshift wordt hiermee teniet gedaan gezien we een beeldvorming krijgen rechtstreeks van tijdens de operatie. Dat maakt een nog betere uitvoering van de procedure mogelijk.
In tegenstelling tot CT-beeldvorming is er bij intraoperatieve ultrasoundbeeldvorming geen sprake van ioniserende straling, waardoor er een minimaal stralingsbelasting is voor de patiënt.